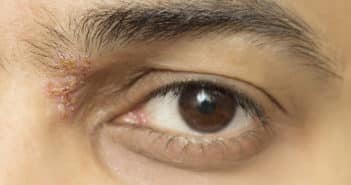
Les uvéites sont définies par l’inflammation du tractus uvéal (iris, corps ciliaire, choroïde), et par extension à la rétine, au vitré, aux vaisseaux rétiniens, à la papille. De nombreuses causes non infectieuses sont identifiées. L’uvéite associée à l’antigène HLA-B27, l’arthrite juvénile idiopathique et le syndrome TINU sont les causes les plus classiques d’uvéite antérieure. La majorité des uvéites intermédiaires restent idiopathiques (pars planite), mais il convient d’éliminer une sclérose en plaques et une sarcoïdose. Les causes d’uvéite postérieure non infectieuses sont la maladie de Birdshot et les choriocapillaropathies inflammatoires. Enfin, les causes de panuvéite pouvant toucher chaque segment de l’œil sont la sarcoïdose, la maladie de Behçet, la maladie de Vogt-Koyanagi-Harada
et l’ophtalmie sympathique.