Le pôle postérieur du myope fort à l’ère de l’imagerie grand champ
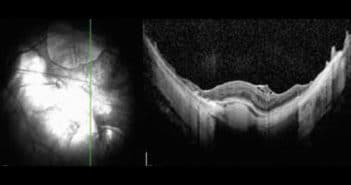
Le pôle postérieur du myope est sans aucun doute analysé au mieux grâce à l’OCT. Plusieurs aspects doivent être regardés : la présence d’un staphylome, la présence d’atrophies choroïdiennes, l’atteinte papillaire et péripapillaire. Des anomalies maculaires doivent être systématiquement recherchées : dysversion papillaire avec complication maculaire, macula bombée, fovéoschisis, néovaisseaux myopiques, rupture de la membrane de Bruch…
De nombreuses classifications tentent de rendre l’abord du pôle postérieur du myope plus systématisé, mais elles restent malheureusement encore déconnectées des prises de décision thérapeutique et sont finalement peu utilisées en pratique courante. Elles ont le mérite de rassembler les éléments à vérifier en OCT pour analyser le pôle postérieur du myope.