Laser, hémodilution, traitements médicaux : le point en 2013
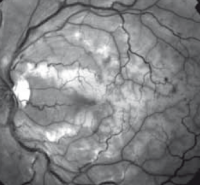
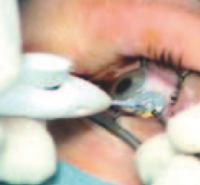
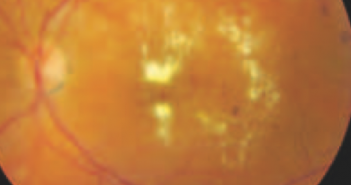
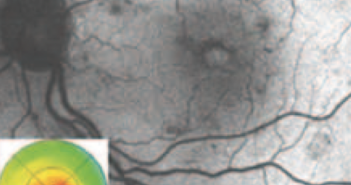
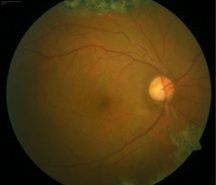
La photocoagulation rétinienne reste un traitement incontournable pour traiter la néovascula-risation dans les OVCR et dans les OBVR. Le laser maculaire a toujours sa place dans le traitement de l’œdème maculaire des OBVR en association avec les injections intravitréennes. Aucun traitement médicamenteux hors stéroïdes et anti-VEGF n’est connu pour être efficace à la phase aiguë des OVR. Les deux essais thérapeutiques récents français sur la place du traitement par hémodilution dans les OVCR ont montré des résultats discordants.