Dystrophies héréditaires de la rétine
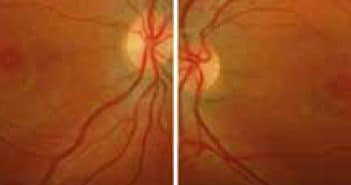
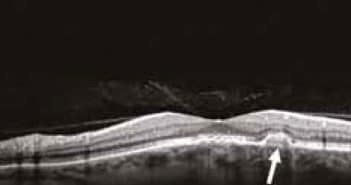
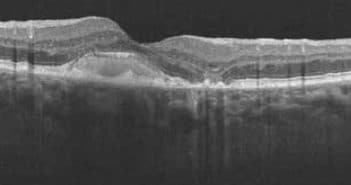
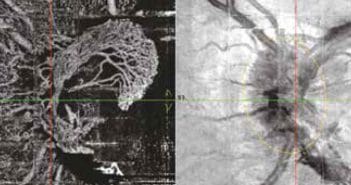
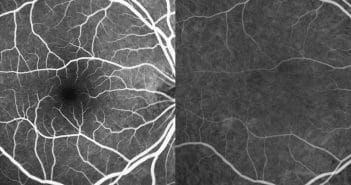
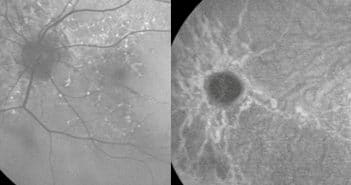
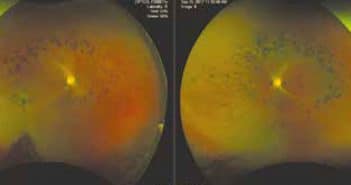
Les dystrophies rétiniennes héréditaires représentent un ensemble d’affections très hétérogènes sur le plan clinique, génétique et moléculaire. Les manifestations sont purement oculaires ou plus rarement associées à une maladie générale. Elles ont une faible prévalence, entraînant une atteinte le plus souvent symétrique et progressive. La démarche diagnostique prendra en compte l’anamnèse (histoire familiale avec arbre généalogique, signes de fonctionnels, progression de la maladie), et les données du fond d’œil, des examens morphologiques (cliché en autofluorescence, tomographie à cohérence optique) et fonctionnels (vision des couleurs, champ visuel, électrophysiologie). Les hérédo-dégénérescences rétiniennes les plus fréquentes sont les suivantes : la rétinopathie pigmentaire (qui représente 50 % des dystrophies), la maladie de Stargardt, la dystrophie des cônes, et la maladie de Best.